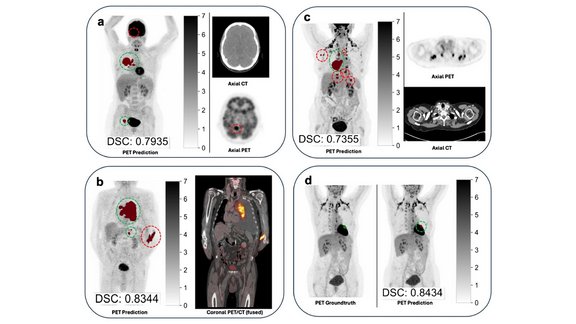
Interoperabilität verändert das Gesundheitswesen, indem sie den nahtlosen Austausch von Patientendaten über verschiedene Systeme hinweg ermöglicht. Dieser effiziente Datenfluss ist nicht nur entscheidend für die Verbesserung der Patientenversorgung, sondern auch für die Optimierung der Abläufe in Krankenhäusern, Apotheken und Arztpraxen.
Obwohl Deutschland noch vor Herausforderungen steht, was Interoperabilität zwischen den Gesundheitssystemen betrifft, haben andere Länder bereits große Fortschritte gemacht und ebnen so den Weg für eine stärker integrierte Zukunft. [1]
Im Kern bedeutet Interoperabilität, dass verschiedene Systeme in der Lage sind, effektiv miteinander zu kommunizieren und Informationen auszutauschen. Damit dies gelingt, ist es entscheidend, dass die Daten standardisiert – sowohl strukturell als auch semantisch – übermittelt werden, sodass sie von verschiedenen Systemen interpretiert und genutzt werden können. [2][3] Das Ziel ist es, Echtzeit-Zugriff auf alle relevanten Daten eines Patienten oder einer Gruppe von Personen von einem zentralen Ort aus bereitzustellen. [4]
Ein wesentlicher Bestandteil dieser nahtlosen Integration ist FHIR (Fast Healthcare Interoperability Resources). FHIR ist ein Open-Source-Framework, das darauf abzielt, das Management von Gesundheitsdaten zu optimieren. Es organisiert Gesundheitsinformationen in standardisierte „Ressourcen“, wodurch der Austausch von Daten zwischen verschiedenen Systemen – von mobilen Apps bis hin zu großen institutionellen Servern – erleichtert wird. [5] Dieser Datenfluss kommt nicht nur Ärzt:innen und Apotheker:innen zugute, sondern fördert auch Innovationen im gesamten Gesundheitssektor. [6] Darüber hinaus ermöglicht es den Patient:innen, mehr Kontrolle über ihre Gesundheitsdaten zu erlangen und ihren Zugang zu wichtigen Gesundheitsaufzeichnungen zu verbessern. [7]
Wir hatten die Gelegenheit, mit Johannes Kast, Director of Research & Development bei Mint Medical, über die Bedeutung der Interoperabilität, die Herausforderungen und Vorteile sowie die Rolle von KI im Gesundheitswesen zu sprechen. Das vollständige Interview können Sie hier lesen oder die gesamte Unterhaltung auf YouTube ansehen.
Warum ist Interoperabilität im Gesundheitswesen heute so wichtig?
Zukünftige Krankenhaus-Systeme werden nicht mehr aus einer einzigen, monolithischen Software bestehen, sondern vielmehr aus vielen spezialisierten Anwendungen und KI-Modellen, die nahtlos zusammenarbeiten. Ärzt:innen sind heute mit einer Flut an Dokumenten konfrontiert, die selten die detaillierten und kontextspezifischen Informationen liefern, die am Ort der Behandlung benötigt werden. Derzeit sind Gesundheitssysteme stark auf Dokumente angewiesen, aber klinische Arbeitsabläufe und Nutzerinteraktionen erfordern spezifische und detaillierte Informationen. Was wir also brauchen, ist eine allgegenwärtige Benutzererfahrung, bei der die Nutzer:innen nicht merken, dass sie mit vielen Systemen im Hintergrund arbeiten und nicht mehr auf den Inhalt eines einzigen Dokuments angewiesen sind.
Ein Beispiel: Eine Radiologin, die eine CT-Untersuchung vorbereitet, benötigt möglicherweise sofort Informationen zu Kontrastmittelallergien eines Patienten und nicht dessen gesamte Krankengeschichte. Oder vielleicht benötigt eine Ärztin nur bestimmte Daten wie Tumormessungen und nicht einen kompletten radiologischen Bericht. Die heutigen Systeme tun sich schwer damit, diese präzisen und kontextsensitiven Daten effizient bereitzustellen.
Wie kann Künstliche Intelligenz diese Lücke schließen?
Large Language Models (LLMs) können strukturierte Daten aus unstrukturierten Dokumenten extrahieren. Die reine Extraktion kann jedoch Fehler verursachen, da die menschliche Sprache von Natur aus mehrdeutig ist. Der beste Ansatz ist, strukturierte Daten genau zum Zeitpunkt ihrer Entstehung zu erfassen. KI kann diesen Prozess unterstützen, indem sie sofort Ungenaugkeiten hervorhebt oder fehlende Informationen während der klinischen Beurteilung vorschlägt. Ärzt:innen können diese Vorschläge dann sofort verifizieren, akzeptieren oder korrigieren, wodurch genaue strukturierte Daten direkt an der Quelle erstellt werden und Mehrdeutigkeiten in der natürlichen Sprache reduziert werden. Diese strukturierten Daten können dann die KI-Systeme verbessern und so die Feedback-Schleife schließen, die notwendig ist, um genauere und zuverlässigere KI zu trainieren.
Wie erreichen wir Interoperabilität in der Praxis?
Interoperabilität erreichen wir durch die Einführung eines gemeinsamen Datenstandards. Derzeit ist FHIR dafür die beste Option. Es ist weit verbreitet und speziell dafür entwickelt, detaillierte klinische Informationen zu verarbeiten. FHIR deckt nicht nur Patientendaten ab, sondern auch Verfahren, Arbeitsabläufe und andere gesundheitsbezogene Interaktionen.
Ein großes Hindernis ist jedoch die fragmentierte Entwicklung von FHIR-Profilen. Viele Gruppen erstellen Profile für spezifische Anwendungsfälle, was deren breitere Anwendung einschränkt. Stattdessen benötigen wir wiederverwendbare Konzepte und eine bessere Zusammenarbeit zwischen Forschenden, Interoperabilitätsinitiativen und Technologieanbietern.
Konzepte können so etwas einfaches sein wie ein radiologischer Bericht oder das Benennen einer bestimmten Läsion oder anatomischen Struktur innerhalb unserer Profile. Ein weiteres wichtiges Konzept ist das konsistente Verfolgen bestimmter Informationen im Laufe der Zeit. Der Fokus auf grundlegende Konzepte statt auf enge Anwendungsfälle stellt sicher, dass ein flexibles, interoperables Framework für verschiedene klinische Szenarien geschaffen wird.
Wie unterstützt Mint Medical diese Vision?
Mint Medical bietet Lösungen zur strukturierten Datenerfassung in der Radiologie. Unsere Software hilft Ärzt:innen, detaillierte und kontextsensitive Informationen nahtlos zu erfassen. Wir integrieren auch KI-Technologien verschiedener Anbieter, insbesondere das anatomische Modell von unseren Kolleg:innen bei SNKE, und bereichern so strukturierte KI-Daten mit zusätzlichem klinischen Kontext. Dies verbessert die Datenakkuratheit und die Geschwindigkeit, mit der strukturierte Informationen erfasst werden können.
Beispielsweise identifiziert unsere Software genau, mit welchen anatomischen Strukturen Radiolog:innen derzeit arbeiten. So können Nutzer:innen mühelos bedeutungsvolle und strukturierte Informationen am Ort der Behandlung aufzeichnen.
Mint Medical arbeitet auch eng mit Gesundheitseinrichtungen zusammen, um detaillierte, FHIR-konforme Datenausgaben zu liefern. Diese hochwertigen, strukturierten Datensätze behalten den wesentlichen Kontext bei und können zuverlässig für Forschung und KI-Training verwendet werden. Dies schafft eine Feedback-Schleife, die die Qualität der Gesundheitsversorgung kontinuierlich verbessert.
Letztlich führt uns dies zurück zu unserer ursprünglichen Vision – einer nahtlosen, kontextsensitive Umgebung, in der strukturierte Daten bessere klinische Entscheidungen und Patientenergebnisse unterstützen.
[1] Kostera, Thomas. 2020. “Elektronische Rezepte: Schlüsselfaktor Anschlussfähigkeit.” Programm Gesundheit. https://www.programm-gesundheit.blog/e-rezept/.
[2] “Interoperabilität mit FHIR: Struktur in medizinische Daten bringen.” Medical Values. https://medicalvalues.de/de/interoperabilitaet-mit-fhir-struktur-in-medizinische-daten-bringen/.
[3] Weber Stefanie & Kai U. Heitmann. 2021. "Interoperabilität im Gesundheitswesen: auch für digitale Gesundheitsanwendungen (DiGA) verordnet.” Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz 64.10: 1262-1268.
[4] Dr. Russel Leftwich. 2023. “The Concept of FHIR: A Healthcare Data Standard Designed for the Future.” Inter Systems Learning Services. https://www.youtube.com/watch?v=fv2xTR_0QnA.
[5] HL7 FHIR. 2022. “Introducing HL7 FHIR.” HL7, https://hl7.org/fhir/R4B/summary.html
[6] Lamprinakos, Georgios C. et al. 2014. “Using FHIR to develop a healthcare mobile application.” 2014 4th International Conference on Wireless Mobile Communication and Healthcare - Transforming Healthcare Through Innovations in Mobile and Wireless Technologies (MOBIHEALTH), Athens, Greece, 2014, 132-135.
[7] Saripalle, Rishi, Christoper Runyan & Mitchell Russell. 2019. “Using HL7 FHIR to achieve interoperability in patient health record.” Journal of Biomedical Informatics 94.