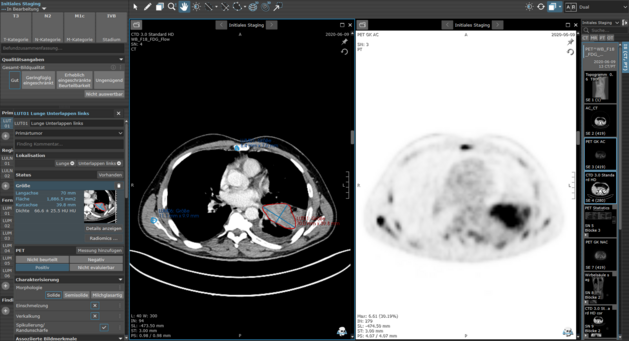
LMU Klinikum München: Software-unterstützte strukturierte Befundung verbessert die Genauigkeit der TNM-Klassifikation beim NSCLC-Staging
In dieser multizentrischen Zusammenarbeit entwickelten und evaluierten Expert:innen der Thoraxradiologie ein softwaregestütztes Framework zur…
Read more
